I. ĐẠI CƯƠNG
1. Dị dạng động-tĩnh mạch não (AVM: arteriovenous malformation)
Đó là sự tập hợp bất thường của các mạch máu não, trong đó máu từ cách động mạch đổ trực tiếp vào các búi mạch bất thương, đến các tĩnh mạch dẫn lưu không thông qua giường mao mạch ở giữa.
2. Xạ phẫu Gamma Knife
Xạ phẫu Gamma Knife là cung cấp một chùm tia bức xạ gamma có năng lượng cao vào một sang thương cố định trong hộp sọ. Với tác dụng này thì sang thương biến đổi dần theo thời gian.
3. Tác dụng của xạ phẫu Gamma Kinfe trên dị dạng động-tĩnh mạch não
Gây phù tế bào nội mô, thoái hóa tế bào nội mô và hoại tử, tăng sinh sợi lớp áo ngoài, tăng sinh lớp trong với dầy lớp tế bào nội mô khổng lồ, thuyên tắc và tắc nghẽn, tắc nghẽn hoàn toàn dị dạng.
II. CHẨN ĐOÁN
1. Lâm sàng
Xuất huyết: thường gặp nhất chiếm 50%, động kinh, khối choán chỗ: ví dụ nhưng
AVM ở vùng góc cầu tiểu não chèn vào dây V gây đau dây V, thiếu máu cục bộ: do hiện tượng cướp máu, nhức đầu hiếm gặp, AVM có thể đôi khi gây đâu đầu migraine, gia tăng áp lực nội sọ, các AVM ở đường giữa có kích thước lớn đổ vào tĩnh mạch Galen giãn lớn “tĩnh mạch Galen bất thường”, đầu nước với đầu to do chèn ép cống não bởi chèn ép của tĩnh mạch Galen hoặc gia tăng trán (do gia tăng áp lực nội sọ), động kinh cũng là một triệu chứng thường gặp thứ sau xuất huyết não.
2. Cận lâm sàng
2.1 CT scan
- Chụp CT scan sọ não là lựa chọn đầu tiên cho bệnh nhân nhập viện trong bệnh cảnh đột quỵ,mà lớn nhất là do xuất huyết não. 82% trường hợp ổ xuất huyết nằm trong nhu mô não, ngoài ra còn gặp trường hợp xuất huyết trong não thất, xuất huyết khoan dưới nhện và tụ máu dưới màng cứng.
- Các dấu hiệu của AVM trên CT scan bao gồm các mạch máu ngoằn nghèo, đồng đậm độ hay tăng nhẹ so với nhu mô não, thường bắt thuốc cản quanh mạnh. Hóa vôi gặp trong 25%-30% trường hợp. một số AVM chỉ phát hiện được sau khi tiêm thuốc cản quang. CT scan rất hữu ích trong đợt xuất huyết của AVM, cũng như cho thấy các dấu hiệu khác mà hình ảnh mạch máu não không phát hiện được,như dấu hiệu đẩy khối khu trú hay lan tỏa, chèn ép và phù não quanh sàng thương, sự thay đổi vị trí các cấu trúc bình thường của não do AVM gây ra. Chụp CT scan đa lớp cắt có tái tạo mạch máu não trên không gian 3 chiều (CT multislices) cũng giúp ích trong chuẩn đoán và điều trị AVM.
2.2 MRI
Khuyết dòng chảy trên T1WI, T2WI hình ảnh động mạch nuôi và tĩnh mạch dẫn lưu, gia tăng tính hiệu một phần ( chẩn đoán với giảm tính hiệu của sàng thương vôi hóa). Nếu có phù xung quang sàng thương, có thể là một sang thương do u.
Chuỗi gradient echo thể hiện lắng đọng hemosiderin xung quang sẽ cho dự đoán xuất huyết trước đó. Vòng nhẫn giảm tín hiệu xung quanh tổn thương (do lắng đọng hemosiderin ) dự đoán AVM do u tăng sinh.
2.3 DSA
Là tiêu chuẩn vàng để chuẩn đoán AVMs. Loại búi dị dạng: có ý nghĩa quan trọng trong điều trị xạ phẫu Gamma knife. Đánh giá độ lớn của động mạch nuôi và hình thái tĩnh mạch dẫn lưu.
III. ĐIỀU TRỊ
1. Các phương pháp điều trị dị dạng động tĩnh - mạch não:
Hiện nay có thể lựa chọn hay phối hợp các phương pháp điều trị gồm phẫu thuật, can thiệt nội mạch và xạ phẫu. Thùy theo từng trường hợp cụ thể, dựa vào các yếu tố thể trạng bệnh nhân các đặc điểm của sàng thương AVM, khả năng của đội ngũ điều trị và các phương tiện hiện có mà áp dụng cho phù hợp. Tại bệnh viện Chợ
Rẫy hiện nay, sau khi có chẩn đoán bệnh nhân được hội chẩn giữa các phẫu thuật viên thần kinh, các nhà can thiệp nội mạch và xạ phẫu, sau đó đưa ra hướng điều trị thích hợp cho bệnh nhân.
2. Điều trị xạ phẫu
a. Các bước điều trị: Đặt khung định vị (stereotactic head frame) thu thập dữ liệu hình ảnh, lập kế hoạch điều trị, cấp liều bức xạ lên vùng cần điều trị và sau đó là trở lại cuộc sống thường nhật.
b. Các yếu tố ảnh hưởng đến mức độ tắc nghẽn sau xạ phẫu: Thể tích của AVM,
cấu trúc mạch máu và huyết động học, vị trí và liều điều trị.
c. Tỷ lệ các biến chứng: Theo hiệp hội đột quỵ Hoa Kỳ thống kê có 5% - 7% biến chứng xuất huyết liên quan đến xạ phẫu, trong đó 3% - 5% mỗi năm trước khi dị dạng bị tắc nghẽn tuần hoàn.
- Mức độ xuất huyết thường gia tăng trong vòng 3 năm đầu sau xạ phẫu. Tỷ lệ xuất huyết là 6,5% các trường hợp và tỷ lệ tử vong là 1,6%. Xuất huyết trước khi dị dạng tắc nghẽn hoàn toàn thì gây ra rất nhiều biến chứng trên lâm sàng. Mức độ tử vong của xuất huyết là 40% và 50% đối với grade I và grade II.
- Khiếm khuyết thần kinh do xạ phẫu không liên quan đến xuất huyết là 5,37% các trường hợp và gây ra biến chứng vĩnh viễn 3,9% các trường hợp. các tổn thương trên cộng hưởng từ liên hệ với phù não với hoại tử sau xạ.
2.2. Xạ phẫu lại sau khi điều trị thất bại: sau xạ phẫu lần đầu tỷ lệ các AVMs
chưa tắc nghẽn hoàn toàn là 5% đến 15% tùy theo kích thước. Các AVMs sau khi điều trị thất bại có tiến hành xạ phẫu lần 2. Tỷ lệ tắc nghẽn sau xạ lần 2 khoảng 65% và biến chứng là 14%. Tỷ lệ tắc nghẽn sau 2 lần xạ là 95% đối với các dị dạng có thể tích nhỏ hơn 10cm3.
2.3. Nguy cơ tái phát: AVMs có thể điều trị sau khi tắc nghẽn hoàn toàn. Tỷ lệ tái phát sau tắc nghẽn là 3,5% . Do đó cần phải kiểm tra cộng hưởng từ sau mỗi năm điều trị và mạch máu não được kiểm tra khi không còn dị dạng trên cộng hưởng từ và phải chụp kiểm tra mạch máu sau vài năm nếu không còn AVM trong lần chụp cuối cùng.
3. Phẫu thuật
Lợi ích của phẫu thuật loại bỏ nguy cơ xuất huyết ngay lập tức sau cuộc phẫu thuật, và thường giúp khống chế hiệu quả các cơn động kinh. Bất lợi của phẫu thuật là tính xâm lấn, các nguy cơ về phẫu thuật chung cũng như nguy cơ về phẫu thuật sọ não.
Khi nguy cơ phẫu thuật cao không chấp nhận được, có thể lựa chọn các phương pháp điều trị thay thế.
4. Can thiệp nội mạch
Đối với các sang thương AVM lớn, can thiệp có vai trò quan trọng trong hỗ trợ cho phẫu thuật và xạ phẫu. Cho đến thời điểm hiện nay, phần lớn các tổn thương AVM vẫn khó có thể tắc hoàn toàn bằng các kỹ thuật gây tắc nội mạch, chỉ đạt được trong khoảng 20% trường hợp. Tuy nhiên, can thiệp nội mạch giúp làm giảm kích thước khối dị dạng trước khi phẫu thuật, tạo ra sự tái thích ứng hoàn toàn, giảm nguy cơ rối loạn huyết động sau khi cắt đứt hoàn toàn sự nối tắc động - tĩnh mạch ở thời điểm phẫu thuật lấy toàn bộ sang thương, nhờ gây tắc các động mạch nuôi khối dị dạng.
PHÁC ĐỒ ĐIỀU TRỊ
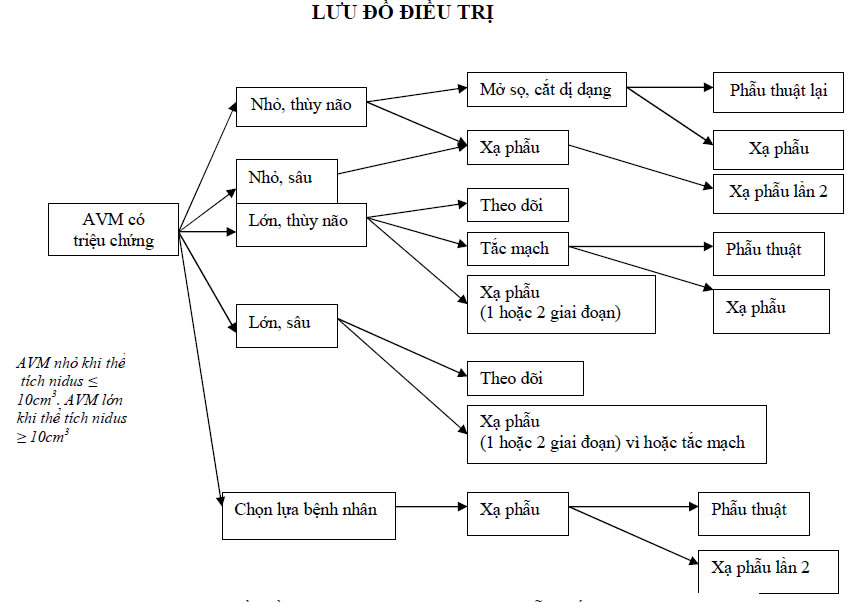
PHÁC ĐỒ điều trị AVM theo hiệp hội xạ phẫu thế giới (IRSA)
TÀI LIỆU THAM KHẢO
1. Flickinger JC, Lunsíord LD, Kondziolka D: Dose prescriptinon anhd dosevolume effects in radiosurgery. Neurosurg Clin N Am 3:51-59,1992.
2. Garf CJ, Perret GE, Torner JC: Bleeding from cerebaral arteriovenous malíormations as part oí their natural history. J Neurosurg 58: 331 - 337, 1983.
3. Lunsíord LD, Kondziolka D, Bissonette DJ, Maitz AH, Flickinger JC:Stereotactic radiosurgery oí brain vascular malíormations. Neurosurg Clin N Am 3: 79 - 98, 1992
4. Karlsson B, Lax I, Soderman M: Risk íor hemorrhage during the 2 - year latency period following gamma kniíe radiosurgery íor arterionvenous malíormation. Int J Radiat Oncol Biol Phys 49: 1045 - 1051, 2001.
5. Mark SG: Handbook oí neurosurgery, sixth edition:835-839,2006.
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ BỆNH NGOẠI KHOA - BỆNH VIỆN 115 TP.HCM
BÀI GIẢNG PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ CHẤN THƯƠNG BỤNG KÍN
BỆNH HOẠI TỬ VÔ MẠCH CHỎM XƯƠNG ĐÙI Ở NGƯỜI TRƯỞNG THÀNH
CHẤN THƯƠNG CỘT SỐNG LƯNG, THẮT LƯNG
CHẤN THƯƠNG CỘT SỐNG VÀ TỦY SỐNG CỔ
CHẨN ĐOÁN, ĐIỀU TRỊ GÃY GALEAZZY
CHẨN ĐOÁN, ĐIỀU TRỊ VIÊM TÚI MẬT CẤP
CÁC TỔN THƯƠNG CỘT SỐNG CỔ
DỊ DẠNG ĐỘNG - TĨNH MẠCH NÃO
ERCP LẤY SỎI, GIUN TRONG ĐƯỜNG MẬT
GÃY CÁC XƯƠNG VÙNG CỔ CHÂN
GÃY CỔ PHẪU THUẬT XƯƠNG CÁNH TAY
GÃY MONTEGGIA
GÃY THÂN XƯƠNG CÁNH TAY
GÃY THÂN XƯƠNG ĐÙI
GÃY XƯƠNG ĐÒN
Gãy xương và trật khớp vùng gối (mâm chày,lồi cầu đùi)
HỘI CHỨNG DE QUARVAIN
KHÂU NỐI CHI ĐỨT LÌA
NGUYÊN NHÂN, CHẨN ĐOÁN, ĐIỀU TRỊ SA TRỰC TRÀNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ CHẤN THƯƠNG VÀ VẾT THƯƠNG TIM
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ DỊ TẬT GAI SỐNG CHẺ ĐÔI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ GÂY TÊ TỦY SỐNG TRONG PHẪU THUẬT LẤY THAI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ GÃY CỔ XƯƠNG ĐÙI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ GÃY ĐẦU DƯỚI XƯƠNG QUAY
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ HỘI CHỨNG ỐNG CỔ TAY
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ LAO CỘT SỐNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ POLYP ĐẠI TRỰC TRÀNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ THOÁI HOÁ KHỚP GỐI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ THOÁT VỊ BẸN
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ THOÁT VỊ ĐĨA ĐỆM CỔ
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ THOÁT VỊ ĐĨA ĐỆM THẮT LƯNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ THỦNG DẠ DÀY-TÁ TRÀNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ TIỂU MÁU
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ TRÀN MỦ MÀNG PHỔI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ U DÂY THẦN KINH VIII
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ U MÀNG NÃO
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ U SAO BÀO
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ U TUYẾN YÊN
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ VẾT THƯƠNG THẤU BỤNG
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ ÁP XE PHỔI
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ ÁP-XE NÃO
PHÁC ĐỒ CHẨN ĐOÁN, ĐIỀU TRỊ, CHỮA BỆNH SỎI ĐƯỜNG MẬT
PHÁC ĐỒ ĐIỀU TRỊ LỎNG GỐI DO TRẬT KHỚP GỐI CŨ TỔN THƯƠNG NHIỀU DÂY CHẰNG GỐI
PHÁC ĐỒ ĐIỀU TRỊ RÁCH CHÓP XOAY
PHÁC ĐỒ ĐIỀU TRỊ RÒ MẬT QUA NỘI SOI MẬT TỤY NGƯỢC DÒNG
PHÁC ĐỒ ĐIỀU TRỊ TRẬT KHỚP VAI TÁI HỒI
PHÁC ĐỒ ĐIỀU TRỊ ÁP - XE GAN DO AMIP (ENTAMOEBA HISTOLYTICA)
PHÁC ĐỒ, CHẨN ĐOÁN, ĐIỀU TRỊ RÒ HẬU MÔN
PHÂN LOẠI ,ĐIỀU TRỊ BỆNH TRĨ
THỦNG DẠ DÀY-TÁ TRÀNG
TRÀN KHÍ MÀNG PHỔI
TRẬT KHỚP CHI TRÊN TRONG CHẤN THƯƠNG
TRẬT KHỚP GỐI
TRẬT KHỚP HÁNG
VẾT THƯƠNG PHẦN MỀM
VẾT THƯƠNG THẤU NGỰC
XẠ PHẪU GAMMA KNIFE TRONG ĐIỀU TRỊ CÁC U VÙNG SÀN SỌ
XẠ PHẪU GAMMA KNIFE TRONG ĐIỀU TRỊ DỊ DẠNG ĐỘNG - TĨNH MẠCH NÃO
XỬ TRÍ TỐN THƯƠNG MẠNG THẦN KINH CÁNH TAY
ĐIỀU TRỊ BỎNG NGƯỜI LỚN
ĐIỀU TRỊ GÃY KHUNG CHẬU VÀ Ổ CỐI
ĐẶT STENT ĐƯỜNG MẬT QUA ERCP